अगर हमें गिरने से या किसी अन्य वजह से कोई चोट लग जाती है या कट लग जाता है, तो थोड़ी देर ख़ून बहने के बाद बंद हो जाता है, लेकिन कई लोग ऐसे हैं, जिनके साथ ऐसा नहीं होता है. उनके शरीर के अंगों से ख़ून बहना बंद नहीं होता है. ऐसे लोग हीमोफ़ीलिया से ग्रसित होते हैं. किन सावधानियों के साथ जिया जा सकता है इस बीमारी में, बता रही हैं वरिष्ठ पत्रकार सर्जना चतुर्वेदी.
वैसे इस बीमारी के प्रति लोगों में जागरूकता लाने के लिए प्रतिवर्ष 17 अप्रैल को अंतर्राष्ट्रीय हीमोफ़ीलिया दिवस मनाया जाता है. अब आप कहेंगे कि आज तो 17 अप्रैल नहीं है, फिर हीमोफ़ीलिया पर लेख क्यों? देखिए, जो लोग इस बीमारी से जूझ रहे हैं, वे साल में महज़ एक दिन ही इसका सामना नहीं कर रहे होते, तो इस बारे में जानकारी के लिए किसी ख़ास दिन का इंतज़ार क्यों किया जाए. वैसे 17 अप्रैल को हीमोफ़ीलिया दिवस वर्ल्ड फ़ेडरेशन हीमोफ़ीलिया (WFH) के संस्थापक फ्रैंक श्नाबेल (Frank Schnabel’s) के जन्मदिन के सम्मान में मनाने के लिए चुना गया था.
कौन थे फ्रैंक श्नाबेल?
कहते हैं कि जब आप स्वयं या आपके अपने किसी तक़लीफ़ से गुज़रते हैं, तब आप उसे बेहतर ढंग से समझते हैं. ऐसा ही कुछ वर्ल्ड हीमोफ़ीलिया फ़ेडरेशन (WFH) के संस्थापक फ्रैंक श्नाबेल (Frank Schnabel’s) के साथ हुआ. कनाडा के मशहूर बिजनेसमैन फ्रैंक श्नाबेल गंभीर रूप से हीमोफ़ीलिया से पीड़ित थे. उन्होंने 1963 में वर्ल्ड फ़ेडरेशन ऑफ़ हीमोफ़ोलिया की स्थापना की. इस संस्था को बनाने का उद्देश्य दुनियाभर के लाखों हीमोफ़ीलिया के मरीजों को उचित इलाज और अन्य लोगों की तरह बेहतर जि़ंदगी उपलब्ध कराना था. डेनमार्क के कोपनहेगन में अर्जेंटीना, ऑस्ट्रेलिया, संयुक्त राज्य अमेरिका समेत 12 देश स्थापना से संग थे. संस्था के कार्य और महत्व को देखते हुए वर्ल्ड फ़ेडरेशन ऑफ़ हीमोफ़ीलिया से वर्ल्ड हेल्थ ऑर्गनाइज़ेशन जुड़ गया. वर्तमान में इस संगठन से पूरी दुनिया में 122 से अधिक देश जुड़ चुके हैं.
इसे अमीरों की बीमारी के रूप में भी जाना जाता है. यह बीमारी प्राणघातक इतनी है कि सही समय पर इलाज न हो पाने के कारण इसके 75 फ़ीसदी मरीजों की मौत 30 साल से कम उम्र में ही हो जाती है. यही कारण है कि इस बीमारी को दूर करने के लिए लोगों में जागरूकता लाना ज़रूरी है. रही बात इस बीमारी को अमीरों की बीमारी कहने की तो, चूंकि इसका पहला मामला 1853 में क्वीन विक्टोरिया की 8वीं संतान प्रिंस लियोपोल्ड का आया था और तो और यूरोप के राज परिवारों से जुड़े कई लोग इस बीमारी के शिकार हो चुके हैं इसलिए हीमोफ़ीलिया को यह नाम दिया गया.
पहले हीमोफ़ीलिया का इलाज एस्पिरिन से किया जाता था, जिससे ख़ून और पतला हो जाता था, जिससे सिचुएशन और बिगड़ जाती थी. फिर, 1803 में फ़िलाडेल्फ़िया के डॉ जॉन कॉनराड ओटो ने ‘ब्लीडर्स’ नाम के लोगों का अध्ययन करना शुरू किया और कहा कि यह एक वंशानुगत बीमारी है.
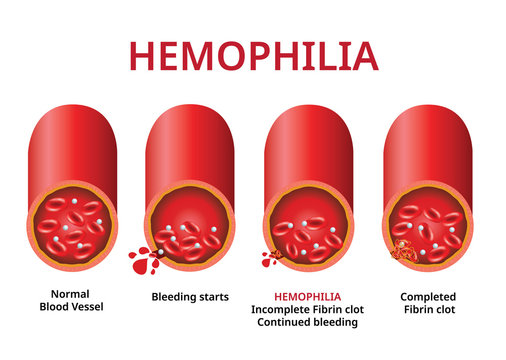
किन लोगों को होती है यह बीमारी?
यह बीमारी अधिकतर आनुवंशिक कारणों से होती है अर्थात् माता-पिता में से किसी को ये बीमारी होने पर बच्चे को भी हो सकती है. ऐसा कम ही होता है कि किसी और कारण से यह बीमारी हो. हीमोफ़ीलिया दो तरह की होती है. हीमोफ़ीलिया ‘ए’ में फ़ैक्टर 8 की कमी होती और हीमोफ़ीलिया ‘बी’ में घटक 9 की कमी होती है. दोनों ही ख़ून में थक्का बनाने के लिए ज़रूरी हैं. ये एक दुर्लभ बीमारी है. हीमोफ़ीलया ‘ए’ 10 हज़ार में से किसी एक मरीज को होती है और हीमोफ़ीलिया ‘बी’ 40 हज़ार में से किसी एक को. यह एक गंभीर विकार है और इसे लेकर जागरूकता का अभाव लोगों में है. इसमें रक्त का ठीक से थक्का नहीं बना पाता. नतीजतन, व्यक्ति आसानी से पीड़ित होता है और चोट लगने पर लंबे समय तक ख़ून बहता रहता है. ऐसा रक्तस्राव को रोकने के लिए आवश्यक क्लॉटिंग फ़ैक्टर्स नामक एक प्रोटीन की अनुपस्थिति के कारण होता है. स्थिति की गंभीरता रक्त में मौजूद क्लॉटिंग फ़ैक्टर्स की मात्रा पर निर्भर करती है. भारत लगभग दो लाख ऐसे केसेस के साथ, हीमोफ़ीलिया के रोगियों की संख्या के मामले में विश्व में दूसरे स्थान पर है. महिलाएं हीमोफ़ीलिया की वाहक होती हैं, उनमें हीमोफ़ीलिया जीन युक्त असामान्य एक्स गुणसूत्र होता है. उनके दो एक्स गुणसूत्रों में से एक ‘फ़ैक्टर 8’ या ‘फ़ैक्टर 9’ जीन में परिवर्तन हो जाता है, जिसके परिणामस्वरूप ‘फ़ैक्टर 8’ और ‘फ़ैक्टर 9’ के स्तर में कमी हो जाती है. अधिकांश वाहक महिलाओं में हीमोफ़ीलिया के चिन्हित ख़ून बहने वाले लक्षण दिखाई नहीं देते है. लेकिन ‘फ़ैक्टर 8’ या ‘फ़ैक्टर 9’ के स्तर में कमी की गतिविधि से पीड़ितों को सर्जरी के समय कुछ ख़ून बहने की समस्याओं का सामना करना पड़ता है या कुछ अन्य लक्षण जैसे कि मासिक धर्म के दौरान अत्यधिक या बहुत ज़्यादा ख़ून बहना एवं शरीर पर नीले धब्बे हो सकते है. गर्भावस्था में भी भ्रूण की जांच के माध्यम से बीमारी का पता लगाकर उपचार किया जाता है. हीमोफ़ीलिया तब तक जीवन को खतरे में डालने वाला विकार नहीं माना जाता, जब तक किसी महत्वपूर्ण अंग में रक्तस्राव न हो जाए. थोड़ा-सा ख़ून बहने पर जब व्यक्ति कमज़ोरी महसूस करने लगता है, तो इसमें ज़्यादा मात्रा में ख़ून बहने के कारण निश्चित ही कमज़ोरी अधिक होती है.
कैसे पहचानें हीमोफ़ीलिया?
यह ख़ून में मौजूद थक्कों के स्तर पर निर्भर करता है. लंबे समय तक रक्तस्राव होने अलावा भी कुछ अन्य लक्षण इस बीमारी के हैं.
-नाक से लगातार ख़ून बहना.
-मसूड़ों से ख़ून निकलना.
-त्वचा आसानी से छिल जाना.
-शरीर में आंतरिक रक्तस्राव के कारण जोड़ों में दर्द होना.
-कई बार हीमोफ़ीलिया में सिर के अंदर भी रक्तस्राव होता है. इसमें बहुत तेज़ सिरदर्द, गर्दन में अकड़न, उल्टी आने लगती है. इसके अलावा धुंधला दिखना, बेहोशी और चेहरे पर लकवा होने जैसे लक्षण भी होते हैं. हालांकि, ऐसा बहुत कम मामलों में होता है.
फ़ैमिली फ़िज़ीशियन एसोसिएशन ऑफ़ इंडिया के प्रेसिडेंट डॉक्टर रमन कुमार बताते हैं कि, यह बीमारी बच्चे के जन्म से भी हो सकती है. कई बार जन्म के बाद ही इसका पता चल जाता है. अगर हीमोफ़ीलिया मध्यम और गंभीर स्तर का है तो बचपन में आंतरिक स्राव के चलते कुछ लक्षण सामने आने लगते हैं. लेकिन, गंभीर स्तर के हीमोफ़ीलिया में ख़तरा बहुत ज़्यादा होता है. कहीं ज़ोर से झटका लगने पर भी आंतरिक रक्तस्राव शुरू हो सकता है. लेकिन, अगर बीमारी हल्के स्तर की है तो इसका आसानी से पता चल जाता है. सामान्यत: जब बच्चे के दांत निकलते हैं और ख़ून बहना बंद नहीं होता तब इस बीमारी का पता चल पाता है. कई बार घुटने में चोट लगती है और ख़ून अंदर ही जम जाता है जिससे घुटने में सूजन आ जाती है.

उपचार और सावधानियां
पहले भले ही हीमोफ़ीलिया का इलाज मुश्क़िल था, लेकिन अब घटकों की कमी होने पर इन्हें बाहर से इंजेक्शन के माध्यम से डाला जा सकता है. अगर बीमारी ज़्यादा गंभीर स्थिति में नहीं है तो दवाइयों से भी इलाज हो सकता है. अगर माता या पिता को ये बीमारी तो उनसे बच्चे में आने की संभावना होती है. ऐसे में गर्भावस्था में ही इसकी जांच कर ली जाती है. वहीं, भाई-बहन में से किसी एक को है, लेकिन दूसरे में उस समय इसके लक्षण नहीं है तो आगे चलकर भी ये बीमारी होने की आशंका बनी रहती है.
हीमोफ़ीलिया पीड़ितों को सरकारी मदद भी मिलती है, जैसे-राष्ट्रीय एड्स नियंत्रण (नैशनल एड्स कंट्रोल प्रोग्राम) के तहत राष्ट्रीय रक्त आधान काउंसिल (नैशनल ब्लड ट्रांसम्यूजन) के अनुसार सभी राज्य/संघ शासित प्रदेशों के थैलेसीमिया एवं सिकल सेल एनीमिया से पीड़ित सभी रोगियों के लिए दिशा निर्देश है तथा हीमोफ़ीलिया से पीड़ितों को नि:शुल्क रक्त उपलब्ध कराया जाएगा. राष्ट्रीय स्वास्थ्य मिशन (एनएचएम) के तहत राष्ट्रीय बाल स्वास्थ्य कार्यकम (आरबीएसके) के माध्यम से आनुवांशिक विकारों से पीड़ित बच्चों का शीघ्र पता लगाने और उनको उपचार प्रदान करने का कार्य करता है.
हीमोफ़ीलिया के मरीज़ों को ये सावधानियां बरतने की आवश्यकता है.
-पर्याप्त शारीरिक गतिविधि करते रहें इससे शरीर के वज़न को संतुलित रखने और मांसपेशियों और हड्डियों को मज़बूत करने में मदद मिलती है. हालांकि, ऐसी किसी भी शारीरिक गतिविधि से बचें, जो चोट और परिणामी रक्तस्राव का कारण बन सकती है.
-ख़ून को पतला करने वाली दवाओं को लेने से बचिए. एस्पिरिन और इबुप्रोफ़ेन जैसी ओवर-द-काउंटर दवाओं से बचना भी बेहतर है.
-अपने दांतों और मसूड़ों की अच्छी तरह से सफ़ाई करें. अपने दंत चिकित्सक से सलाह लें कि मसूड़ों से ख़ून बहने को कैसे रोका जाए.
-रक्त संक्रमण के लिए नियमित रूप से परीक्षण करें और हेपेटाइटिस ए और बी के टीकाकरण के बारे में अपने डॉक्टर की सलाह लें.
यह सावधानियां बहुत ज़रूरी हैं, क्योंकि हीमोफ़ीलिया को भले ही अमीरों की बीमारी कहा जाता हो, पर यह तक़लीफ़ देने में ग़रीब और अमीर में भेदभाव नहीं करती.








